 « La meilleure contraception c’est celle que l’on choisit ! ». Il existe de nombreux moyens de contraception, la plupart du temps destinés à la femme, la plus connue étant la pilule contraceptive. Mais il existe beaucoup d’autres systèmes que nous allons vous présenter ici. Pharmaty vous propose ici un guide exhaustif de la contraception. Une fois que vous aurez lu ce guide vous saurez quel moyen est le plus adapté à votre situation.
« La meilleure contraception c’est celle que l’on choisit ! ». Il existe de nombreux moyens de contraception, la plupart du temps destinés à la femme, la plus connue étant la pilule contraceptive. Mais il existe beaucoup d’autres systèmes que nous allons vous présenter ici. Pharmaty vous propose ici un guide exhaustif de la contraception. Une fois que vous aurez lu ce guide vous saurez quel moyen est le plus adapté à votre situation.
Un peu d’histoire sur la contraception:
Selon Wikipedia la contraception désigne l’emploi de moyens visant à empêcher qu’un rapport sexuel entraîne une grossesse. Elle est définie par l’Organisation mondiale de la santé (OMS) comme étant « l’utilisation d’agents, de dispositifs, de méthodes ou de procédures pour diminuer la probabilité de conception ou l’éviter ».
Nous allons parler ici essentiellement de contraception féminine, même si de nouveaux moyens sont en cours d’élaboration concernant la contraception pour les hommes, autre que le traditionnel préservatif.
Sommaire de l'article
Aujourd’hui les femmes sont libres de gérer leur grossesse, ce qui n’a pas toujours été le cas auparavant. C’est seulement en 1967 grâce à la loi Neuwirth (appliquée à partir de 1972) que la contraception devient légale. La loi Veil de 1975 complète cette première avancée avec le droit à l’IVG.
Depuis 2001 une nouvelle loi facilite l’accès à la contraception pour les jeunes filles mineures en les dispensant d’accord parental.
Une étude récente de 2013, consacrée aux pratiques contraceptives des femmes françaises âgées de 20 à 44 ans, réalisée par l’Institut National d’études Démographiques (INED) montre que près de 76% des femmes utilisent un moyen de contraception et que 24% n’en utilisent pas. Parmi l’ensemble des moyens disponibles la pilule reste le premier choix de contraception pour les femmes avec plus de 40% d’utilisatrices régulières.
Un peu moins de la moitié des françaises utilisent la pilule, c’est une situation unique dans le monde, par exemple aux USA le préservatif, la pilule et la stérilisation sont utilisés en proportion égale. Alors qu’en Chine c’est l’utilisation du stérilet qui arrive, de loin, en tête. Cette spécificité française ne date pas d’hier puisqu’en analysant les chiffres sur plusieurs années (de 1978 à 2013) on se rend compte que la pilule a toujours été le premier choix des femmes françaises pour leur contraception. Un gage de confiance et de reconnaissance sans contestation possible. Notre guide comment choisir sa pilule contraceptive peut vous aider à faire votre choix.
L’analyse de ces chiffres montre la « domination » de la pilule en tant que moyen contraceptif, mais elle montre également une stabilité au cours du temps du nombre de femmes utilisant un moyen de contraception. Nous sommes en droit de nous poser la question pourquoi n’y a t-il pas plus de femmes utilisatrices de moyens contraceptifs en 2016 qu’en 1978 ? En quasiment 40 ans, l’augmentation n’est que de 4%… Il en ressort un manque évident d’information mais également des contextes familiaux et sociaux qui n’aident pas au développement de cette utilisation.
Fichier PDF de l’étude en question disponible ici.
Quel moyen de contraception choisir ?
Comme nous l’avons indiqué en préambule, il n’y a pas de bonne ou de mauvaise contraception, il y a celle qui vous correspond.
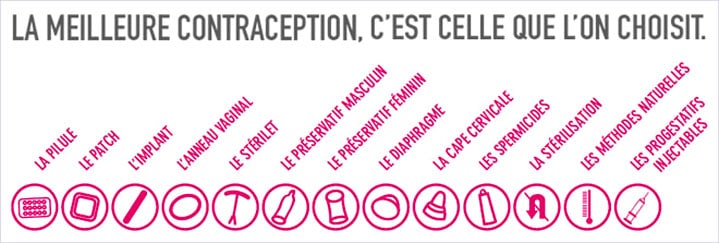
C’est avant tout un choix personnel que de choisir sa contraception. Chaque femme est différente. De ce fait, il n’existe pas de mode de contraception unique et universel. Aujourd’hui vous avez le choix entre 16 systèmes différents. A vous de comparer, grâce à ce guide, et de définir celui qui sera le plus en phase avec votre personnalité. Vous avez des problèmes biologiques qui vous empêchent d’utiliser ce mode là ? Vous êtes très sensibles aux médicaments et vous ne souhaitez pas les utiliser ? Votre style de vie (business woman, femme au foyer, hyper active, nomade…) ne vous permet pas de choisir ce type ci ? Vous êtes souvent tête en l’air et vous avez peur d’oublier de prendre votre contraceptif de façon régulière ? Vous le voyez, quels que soient votre personnalité, votre biologie, votre mode de vie, votre histoire… Il existe forcément un mode de contraception qui vous correspond et que saura vous satisfaire en respectant vos attentes et vos envies. Il suffit simplement de prendre le temps pour le choisir, de comprendre l’ensemble des informations mises à votre disposition.
En effet, c’est souvent le manque d’information qui la plupart du temps fait qu’une femme prend tel ou tel contraceptif alors qu’un autre mode lui serait beaucoup mieux adapté. Ce manque d’information peut être lié au contexte familial et/ou social, difficile de parler sexualité dans certaines familles. Heureusement ce problème se rencontre de moins en moins fréquemment à notre époque. Le manque d’information est également dû au fait que certaines femmes ne sont tout simplement pas au courant des risques qu’elles prennent en ayant une sexualité non protégée, en dehors des risques supplémentaires de maladies sexuelles.
Si vous êtes une jeune fille adolescente et que vous avez besoin de conseils mais que malheureusement votre entourage familial ou amical ne permet pas de satisfaire votre demande, nous vous conseillons de lire ce guide entièrement, de regarder la vidéo que vous trouverez ci-dessus, qui vous expliquera parfaitement bien et de façon ludique, tous les enjeux et tous les moyens mis à votre disposition pour choisir convenablement votre mode de contraception. Nous vous expliquons pour chaque moyen de contraception existant les effets, la voie d’administration les avantages et les inconvénients. De plus, sachez que, dans votre lycée ou dans une des antennes du planning familial vous aurez toujours à votre disposition des personnes qui seront là pour vous écouter et vous conseiller. Un conseil n’hésitez pas à faire appel à elles.
Ce guide permettra à toutes les femmes, quel que soit leur age, de voir si le mode qu’elle utilise actuellement est le mieux adapté à leur situation. Au cours de la vie d’une femme, le mode de contraception peut changer, les habitudes, les modes de vie, les attentes… se modifient, donc le contraceptif doit évoluer avec le temps. Nous vous proposons également les modes de contraception alternatifs, un peu moins connus, mais à l’efficacité démontrée, pour celles qui cherchent à changer de système.
Les différents moyens de contraception:
Il existe deux familles de contraceptifs: Les méthodes naturelles et les méthodes non naturelles. On différencie ensuite dans les méthodes non naturelles, les méthodes hormonales, les mécaniques et les chimiques. Avant d’exposer ces différentes familles il est essentiel de faire un petit rappel du fonctionnement du cycle menstruel chez la femme. En effet, pour bien choisir son mode de contraception il faut avant tout comprendre le fonctionnement de son corps. Traditionnellement le cycle menstruel de la femme commence le premier jour des règles (menstruations). Il se termine la veille du premier jour des menstruations du cycle suivant. La durée du cycle menstruel est variable d’une femme à une autre. Il peut durer 21 jours, 23 jours, 25 jours, 28 jours, 30 jours et parfois, dans des cas exceptionnels, même plus longtemps.
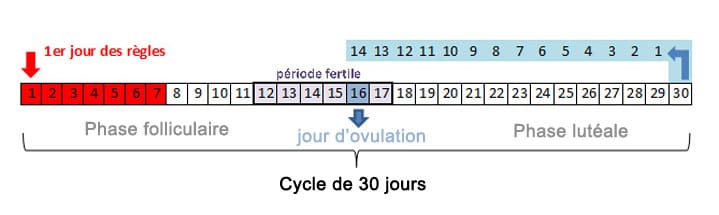
La phase folliculaire ou de pré ovulation: du 8ème au 11ème jour du cycle menstruel.
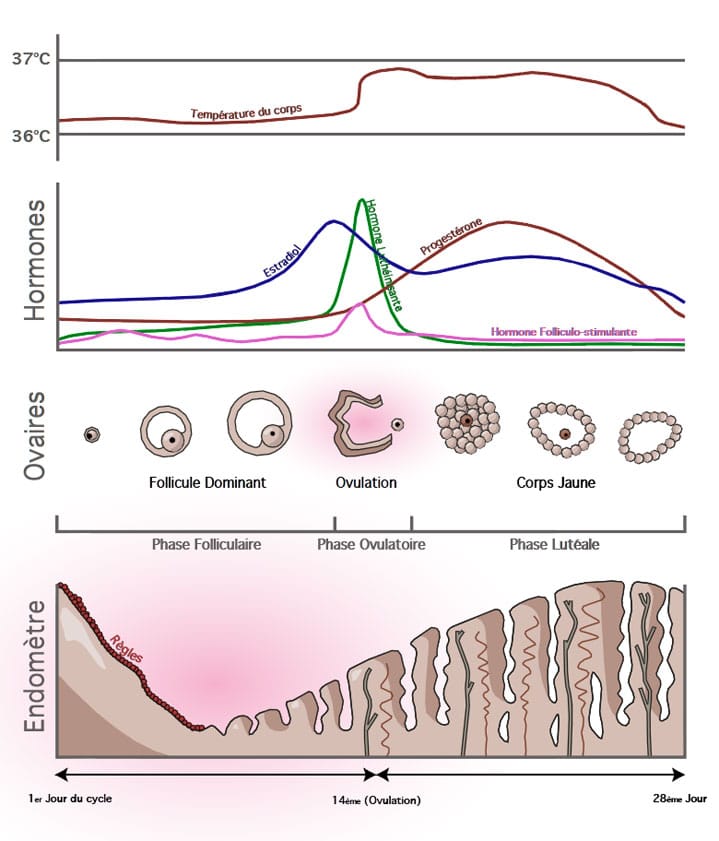
L’ovaire créé un follicule (ovocyte jeune) qui va se développer continuellement. L’ovaire secrète également une hormone: l’œstrogène qui va entrainer la modification de la muqueuse intra-utérine appelée endomètre. Cette muqueuse devient de plus en plus épaisse au fur et à mesure pour préparer l’éventuelle nidification de l’ovule fécondé à venir. L’œstrogène agit également sur les glande du col de l’utérus qui vont sous son effet secréter la glaire cervicale indispensable à la progression des spermatozoïdes vers l’ovule. Cette glaire devient de plus en plus visqueuse.
La phase d’ovulation: du 12ème au 16ème jour du cycle menstruel.
L’ovaire expulse l’ovocyte qui est arrivé à maturation. Une fois libéré il devient ovule et peut être fécondé pendant une période de 24h, durée de son espérance de vie. Les spermatozoïdes ont un espérance de vie bien plus longue puisqu’elle peut monter jusqu’à 6 jours. C’est pour cette raison que la possibilité de fécondation dure environ 6 jours. Les spermatozoïdes déjà présents peuvent féconder un ovule qui arriverait 5 jours après le rapport sexuel. Retenez que si vous avez un rapport 3 ou 4 jours avant l’ovulation, l’hypothèse de tomber enceinte est bien réelle.
La phase post ovulatoire (ou lutéale, ou progestative): durée de 12 à 14 jours après l’ovulation.
Cette phase commence le jour de l’ovulation, soit entre le 12ème et le 15ème jour du cycle, et dure pendant 12 à 14 jours. L’ovaire continue de produire l’hormone œstrogène et commence à produire également une seconde hormone: la progestérone. Celle-ci va agir sur l’endomètre, lui permettant de rester épais et de former un nid accueillant en cas de fécondation. L’ovule qui vient d’être expulsé de l’ovaire attend pendant 24 heures d’être fécondé. En cas de non fécondation, l’ovaire va arrêter immédiatement la sécrétion d’œstrogène, son taux chute alors drastiquement. A contrario la sécrétion de l’hormone progestérone augmente. Elle donne d’ailleurs son nom à cette phase: la phase progestative (également appelée lutéale ou post-ovulatoire).
La phase menstruelle (ou menstruations, ou plus couramment: les règles): du 1er au 7ème jour du cycle menstruel.
Cette phase, qui est pourtant la première du cycle, est traitée en dernier car elle découle des phases précédentes. La chute du taux d’œstrogène va engendrer la destruction immédiate de l’endomètre qui était devenu épais afin de préparer la nidation. L’endomètre ne sert plus à rien vu que la fécondation n’a pas eu lieu. C’est cette destruction qui provoque les saignements, en effet les tissus se désagrègent, ils étaient remplis de sang pour que l’ovule soit « bien au chaud ». Il faut donc retenir que le 1er jour des règles correspond à la destruction de l’endomètre. Si vous le souhaitez vous pouvez retarder vos règles, pour cela, lisez notre article comment retarder ses règles pour tout savoir sur ce phénomène.
Peut-on tomber enceinte pendant les règles ?
 Comme nous venons de le voir les menstruations correspondent à la destruction de l’endomètre qui s’était développé pour accueillir l’ovule fécondé. Il n’y a plus de « nid », il est donc physiologiquement impossible de tomber enceinte pendant les règles.
Comme nous venons de le voir les menstruations correspondent à la destruction de l’endomètre qui s’était développé pour accueillir l’ovule fécondé. Il n’y a plus de « nid », il est donc physiologiquement impossible de tomber enceinte pendant les règles.
Mais attention ! Il existe bien sûr des exceptions et c’est pour quoi l’ensemble des médecins conseille d’utiliser un moyen de contraception même lorsque vous êtes en période de règles. La période d’ovulation suivante peut apparaître plus tôt que prévu, seulement quelques jours après la fin de vos règles si vous êtes sur une durée de cycle courte. Si vous avez eu pendant vos règles des rapports sexuels alors la fécondation est théoriquement possible. Vous pouvez lire notre article Comment savoir si je suis enceinte pour obtenir tous nos conseils.
Il existe également la possibilité de confondre les saignements liés aux règles avec des saignements dus aux métrorragies (ou métrorragies fonctionnelles) qui peuvent survenir entre deux périodes de règles et qui résultent d’une anomalie de l’appareil génital féminin. Il y a également les méno-métrorragies qui entrainent des saignement avant et après les règles, faisant croire qu’elles ne sont toujours pas terminées. Il existe enfin d’autres troubles du cycle menstruel avec, par exemple, des règles qui surviennent plusieurs fois dans le mois (pollakiménorrhées ou tachyménorrhées), ce qui peut entrainer une perte des repères et une confusion dans le suivi de votre cycle. Donc, faites bien attention, si vous pensez que vous ne pouvez pas tomber enceinte pendant vos règles, il se peut (même avec une probabilité très faible) que vous soyez confronté à une grossesse si vous n’utilisez pas de moyen de contraception efficace.
Les méthodes de contraception naturelles:
L’abstinence périodique (méthode Ogino):
La méthode Ogino consiste à s’abstenir de rapport sexuel pendant les jours « fertiles ». La méthode est donc basée sur un calcul des cycles menstruel. L’ovulation étant imprévisible cette méthode est très aléatoire, même si votre cycle est régulier.
Il existe également cinq façons expérimentales pour mettre au point une abstinence périodique, vous aurez le choix entre:
La méthode de la température:
Comme vous avez pu le voir dans l’illustration ci-dessus, lors de l’ovulation la température du corps augmente. Il faut donc prendre sa température quotidiennement et s’abstenir de tout rapport sexuel dès que celle-ci augmente (1er jour de l’ovulation). Vous l’aurez compris, cette méthode est très aléatoire et très peu fiable, la température de votre corps pouvant augmenter pour des tas d’autres raisons (maladies, stress, indigestion…)
La méthode de l’allaitement maternel et de l’aménorrhée (méthode MAMA)
Cette méthode ne s’applique qu’aux femmes qui viennent d’accoucher et elle est valable pendant 6 mois après la naissance de l’enfant. Pour avoir une efficacité maximale elle demande un allaitement exclusif, jour et nuit et que les règles ne soient pas présentes. Parlez-en avec votre médecin pour de plus amples informations.
La méthode avec appareillage:
Pour cette méthode on utilise un appareil, sorte de lecteur de bandelettes, qui va mesurer les quantités d’hormones dans l’urine le matin et afficher une lumière verte pour les jours « sûrs » et une lumière rouge pour les jours « risqués ». Vous trouvez ces appareils sur internet et dans votre pharmacie mais ce sont des système coûteux et absolument pas adapté à la contraception chez les adolescentes.
La méthode du calendrier:
Encore une méthode peu fiable qui consiste à calculer les différentes phases de votre cycle menstruel à l’aide d’un calendrier. Une fois la date supposée de l’ovulation (date où les femmes sont le plus fertiles) il convient de s’abstenir sexuellement. Une méthode qui n’est en rien efficace, puisque, comme nous l’avons vu auparavant, la durée du cycle peut varier, la fécondation peut avoir lieu à d’autres date que celle de l’ovulation…etc.
La méthode de la glaire cervicale (méthode Billings)
Une dernière méthode, très contraignante, et encore une fois sans aucune certitude d’efficacité. Le principe est de faire des prélèvements vaginaux tous les jours pour analyser la glaire cervicale qui devient, au fur et à mesure, plus opaque, abondante et consistante juste avant le jour de l’ovulation. Arrivent alors un écoulement vaginal appelé « pertes blanches » caractéristique. Ceci dit, beaucoup d’éléments peuvent modifier la glaire comme le désir, une infection vaginale, le sperme…etc.
L’interruption du coït:
Très simple en apparence, cette méthode consiste tout simplement à ce que l’homme se retire quelques instants avant l’éjaculation. Malheureusement des spermatozoïdes peuvent sortir de la verge en petite quantité avant l’éjaculation finale. De plus le fait de se retirer avec la jouissance casse le rythme et l’ambiance du couple.
Vous l’aurez compris, et comme notifié dans le cadre au début de ce paragraphe, ces méthodes ne sont absolument pas fiables et ne doivent être utilisées qui si vous n’avez pas d’autres moyens de contraception sous la main. En plus d’être la plupart du temps inefficaces, puisque les risques de grossesse sont de l’ordre de 25% dans ces cas là, ces méthodes sont extrêmement contraignantes pour un résultat plus qu’aléatoire.
Les méthodes de contraception non naturelles:
Il existe deux types de méthodes de contraception non naturelles. On distingue les méthodes hormonales et les méthodes de contraception locales. Vous allez découvrir dans les paragraphes suivants l’ensemble de ces méthodes ainsi que leurs avantages et inconvénients.
Les méthodes de contraceptions hormonales:
Ces méthodes de contraception font toutes usage d’hormones, la plupart sont peu utilisée mais parmi elle se trouve la grande gagnante: La pilule contraceptive. Nous allons vous exposer ces différentes méthodes, qu’elles soient utilisées par voie buccale, intra-utérine, injection, insertion vaginale ou cutanée.
La pilule contraceptive (ou contraception orale):
 Comme nous avons pu le voir précédemment la pilule contraceptive est le moyen le plus utilisé par les femmes françaises, en effet quasiment la moitié des femmes l’utilisent. De ce fait nous allons consacrer un dossier spécial à cette pilule. Vous trouverez nos 6 articles de fond dans notre menu (à droite si vous êtes sur ordinateur/tablette, ou en haut et en bas si vous êtes sur mobile).
Comme nous avons pu le voir précédemment la pilule contraceptive est le moyen le plus utilisé par les femmes françaises, en effet quasiment la moitié des femmes l’utilisent. De ce fait nous allons consacrer un dossier spécial à cette pilule. Vous trouverez nos 6 articles de fond dans notre menu (à droite si vous êtes sur ordinateur/tablette, ou en haut et en bas si vous êtes sur mobile).
Il existe 2 types de pilules: Les pilules combinées (PC) ou œstroprogestatives (dites de « générations ») et les pilules microprogestatives (PP) qui ne contiennent qu’un progestatif.
Pour ne pas surcharger cette page, qui est déjà bien conséquente, nous avons donc mis en ligne ces 6 articles supplémentaires qui vous présentent l’essentiel des informations que vous devez connaître concernant la pilule contraceptive. Une fois que vous aurez lu ces articles vous aurez une vision globale de ce moyen de contraception. Que faire si vous oublier de prendre votre pilule ? Quelles sont les actions sur le corps humain ? Existe-t-il des effets secondaires indésirables ? Quelles sont les différentes familles de pilules ? Quels sont les avantages et les inconvénients de chacune d’elles ?
Nous détaillons les 4 générations de pilules, avec en particulier les pilules de 2ème génération qui sont aujourd’hui celles qui sont le plus prescrites par les gynécologues et professionnels médicaux en France. Vous y trouverez Leeloo Gé, Minidril ou Microgynon (en cliquant sur le lien vous accédez à la fiche détaillée). Il existe une 3ème génération (avec, entre autre, la pilule Diane 35) et enfin une 4ème génération (la dernière actuelle) avec par exemple la pilule Jasmine. Nous vous expliquons en détail les différences entre ces générations et quelle est la pilule la mieux adaptée à votre situation. Vous aurez ainsi toutes les informations nécessaires pour savoir où et comment acheter sa pilule contraceptive en ligne de façon sûre et efficace.
Comme il existe 4 générations de pilules sur le marché, il n’est pas toujours évident de faire son choix. Chaque pilule remplie son rôle de contraceptif mais quelles sont les différences fondamentales entre elles. Notre guide vous permet de choisir la contraception orale qui vous convient le mieux. Une fois que vous aurez lu entièrement les 6 articles vous aurez l’ensemble de informations vous permettant de choisir votre pilule contraceptive en toute sécurité.
Le patch contraceptif:
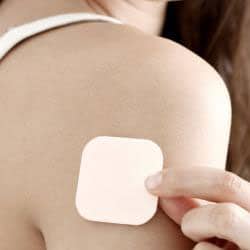 Le patch est un autocollant qui se colle sur la peau (comme lorsqu’on souhaite arrêter de fumer) et qui va diffuser dans le sang deux hormones (estradiol et progestatif) qui vont bloquer l’ovulation. Le patch protège pendant 4 semaines. Il sont vendus en boite de 3.
Le patch est un autocollant qui se colle sur la peau (comme lorsqu’on souhaite arrêter de fumer) et qui va diffuser dans le sang deux hormones (estradiol et progestatif) qui vont bloquer l’ovulation. Le patch protège pendant 4 semaines. Il sont vendus en boite de 3.
Il faut mettre le 1er dès le premier jour des règles et le changer tous les 7 jours. Au bout de la troisième semaine, plus besoin de patch, les règles vont ensuite arriver. Attention à ne pas coller le patch sur ou près d’un sein, mais plutôt sur le bras, le bas du dos ou une épaule. En cas d’oubli de changement (lors des 3 premières semaines) vous restez protégées pendant 48 heures.
De plus, le patch n’est pas indiqué pour les femmes de plus de 90 Kg, celles qui ont plus de 45 ans et celles pour qui la pilule combinée (PC) n’est pas adaptée. N’hésitez pas à en parler avec votre spécialiste pour obtenir toutes les informations.
Le dispositif intra-utérins (DIU) hormonal:
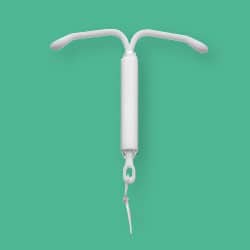 Le DIU est un moyen contraceptif se présentant sous la forme d’un T d’une longueur de 3.5cm. Il est familièrement appelé Stérilet (il ne rend absolument pas stérile malgré son nom). Il existe 2 types de DIU: Le DIU au cuivre (présenté plus bas) et le DIU hormonal que nous vous présentons ici. Il contient de l’évonorgestrel, une hormone progestative qui sera diffusée en petite quantité. Les effets sont doubles: 1/ l’hormone agit sur les règles, le DIU va faire diminuer la durée et l’intensité des règles (chez certaines femmes elles disparaissent totalement). 2/ L’hormone à aussi un effet contraceptif en rendant encore plus épais l’endomètre ce qui empêche la nidation de l’ovule et en épaississant les sécrétions au niveau du col du l’utérus, faisant ainsi office de barrière anti spermatozoïdes efficace. Les DIU hormonaux se présentent de la même façon que les DIU en cuivre avec en plus un petit réservoir pour stocker l’hormone.
Le DIU est un moyen contraceptif se présentant sous la forme d’un T d’une longueur de 3.5cm. Il est familièrement appelé Stérilet (il ne rend absolument pas stérile malgré son nom). Il existe 2 types de DIU: Le DIU au cuivre (présenté plus bas) et le DIU hormonal que nous vous présentons ici. Il contient de l’évonorgestrel, une hormone progestative qui sera diffusée en petite quantité. Les effets sont doubles: 1/ l’hormone agit sur les règles, le DIU va faire diminuer la durée et l’intensité des règles (chez certaines femmes elles disparaissent totalement). 2/ L’hormone à aussi un effet contraceptif en rendant encore plus épais l’endomètre ce qui empêche la nidation de l’ovule et en épaississant les sécrétions au niveau du col du l’utérus, faisant ainsi office de barrière anti spermatozoïdes efficace. Les DIU hormonaux se présentent de la même façon que les DIU en cuivre avec en plus un petit réservoir pour stocker l’hormone.
Ce système de contraception se fait poser par une sage-femme ou un médecin (généraliste ou gynécologue), la pose est très rapide et indolore. Le fil sera coupé mais pas entièrement supprimé pour permettre le retrait futur du système. La pose doit se faire la semaine suivant les règles. Le DIU hormonal est efficace 2 jours après la pose. Il faut donc utiliser un préservatif (ou s’abstenir) pendant 48h après l’installation. La durée de vie varie selon le modèle entre 4 et 10 ans, votre médecin vous donnera les informations à ce sujet.
L’anneau vaginal:
 L’anneau contraceptif vaginal est un anneau flexible en plastique poreux d’un diamètre de quelques dizaines de centimètres.
L’anneau contraceptif vaginal est un anneau flexible en plastique poreux d’un diamètre de quelques dizaines de centimètres.
Il est composé d’hormones: estrogène et progestatif. Il est donc identique à une pilule micro dosée. Il faut l’insérer au fond du vagin, le plus profondément possible. La position n’est pas importante. Il faut que vous ne le sentiez pas et qu’il tienne en place, avec la chaleur du corps humain il diffusera alors ses hormones dans le sang qui font office de contraceptif en bloquant l’ovulation. Chaque anneau doit rester en place 3 semaines.
Comme pour le patch, la 4ème semaine ne nécessite pas d’insertion, les règles apparaissent, et c’est ensuite reparti. Un cycle de 3 semaines + 1 semaine sans. La mise en place se fait le 1er jour des règles en pinçant l’anneau et en l’insérant dans son vagin avec ses doigts. Au bout de 3 semaines il est retiré également avec les doigts. Si vous insérez l’anneau entre le 2ème et 5ème jour des règles il fonctionnera correctement au bout de 7 jours. Enfin, nous avons créé une page dédié pour savoir où acheter l’anneau vaginal Nuvaring de façon sécurisée.
L’implant:
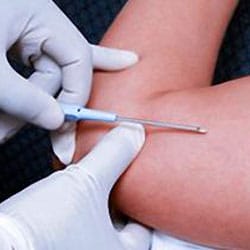 L’implant est une petite « allumette » en plastique de 4 cm de longueur et 2 mm de diamètre. Il contient les mêmes hormones que les pilules progestatives et les diffuse dans le sang pendant une durée de 3 ans. Cette diffusion permet de supprimer l’ovulation. Son implantation est très simple, elle se fait à l’aide d’une aiguille spéciale, un peu comme lors d’une vaccination. L’implant doit être mis en place entre le 1er et le 5ème jour des règles. L’implant est généralement localisé dans le haut du bras, juste sous le biceps. Au bout des 3 années, votre médecin réalisera une petite incision pour le retirer et, éventuellement, le remplacer par un nouveau. Une fois inséré l’implant ne se voit pas et ne se sent pas. Impossible, dans ce cas, d’oublier son contraceptif ! La prise de certains médicaments peut entrainer une baisse de son efficacité (en l’occurrence ceux utilisés contre l’épilepsie, la tuberculose, et ceux à base de millepertuis…).
L’implant est une petite « allumette » en plastique de 4 cm de longueur et 2 mm de diamètre. Il contient les mêmes hormones que les pilules progestatives et les diffuse dans le sang pendant une durée de 3 ans. Cette diffusion permet de supprimer l’ovulation. Son implantation est très simple, elle se fait à l’aide d’une aiguille spéciale, un peu comme lors d’une vaccination. L’implant doit être mis en place entre le 1er et le 5ème jour des règles. L’implant est généralement localisé dans le haut du bras, juste sous le biceps. Au bout des 3 années, votre médecin réalisera une petite incision pour le retirer et, éventuellement, le remplacer par un nouveau. Une fois inséré l’implant ne se voit pas et ne se sent pas. Impossible, dans ce cas, d’oublier son contraceptif ! La prise de certains médicaments peut entrainer une baisse de son efficacité (en l’occurrence ceux utilisés contre l’épilepsie, la tuberculose, et ceux à base de millepertuis…).
Les progestatifs injectables:
 Une piqure intramusculaire d’un progestatif (le médroxyprogestérone) est fait tous les 3 mois par votre médecin ou une infirmière. Il assure ainsi une contraception pendant 12 semaines. Ces progestatifs injectables agissent directement en modifiant la glaire cervicale, en la rendant plus épaisse, empêchant ainsi le passage des spermatozoïdes au col de l’utérus. Ils rendent également l’endomètre plus dense pour empêcher une nidation d’un éventuel ovule fécondé. L’injection se réalise comme un vaccin, à l’aide d’une seringue, généralement dans le haut du bras. Attention tout de même, ce moyen de contraception n’est pas adapté à toutes les femmes. Lisez bien les contre-indications ci-dessous, elles sont nombreuses. Dans tous les cas, et quel que soit le moyen que vous choisirez, parlez-en à votre gynécologue qui saura, selon votre situation, vous conseiller le meilleur contraceptif adapté.
Une piqure intramusculaire d’un progestatif (le médroxyprogestérone) est fait tous les 3 mois par votre médecin ou une infirmière. Il assure ainsi une contraception pendant 12 semaines. Ces progestatifs injectables agissent directement en modifiant la glaire cervicale, en la rendant plus épaisse, empêchant ainsi le passage des spermatozoïdes au col de l’utérus. Ils rendent également l’endomètre plus dense pour empêcher une nidation d’un éventuel ovule fécondé. L’injection se réalise comme un vaccin, à l’aide d’une seringue, généralement dans le haut du bras. Attention tout de même, ce moyen de contraception n’est pas adapté à toutes les femmes. Lisez bien les contre-indications ci-dessous, elles sont nombreuses. Dans tous les cas, et quel que soit le moyen que vous choisirez, parlez-en à votre gynécologue qui saura, selon votre situation, vous conseiller le meilleur contraceptif adapté.
La Stérilisation:
 Ce moyen de contraception concerne à la fois les hommes et les femmes. Pour les hommes il s’agit d’une vasectomie (Opération qui consiste à ligaturer les canaux transportant les spermatozoïdes. Elle dure 15 minutes et est réalisée sous anesthésie locale). Pour les femmes il existe 2 méthodes:
Ce moyen de contraception concerne à la fois les hommes et les femmes. Pour les hommes il s’agit d’une vasectomie (Opération qui consiste à ligaturer les canaux transportant les spermatozoïdes. Elle dure 15 minutes et est réalisée sous anesthésie locale). Pour les femmes il existe 2 méthodes:
– La ligature des trompes de Fallope:
Opération effectuée sous anesthésie générale par un gynécologue obstétricien. Elle peut se faire par voie vaginale ou par voie abdominale (cœlioscopie) et elle est efficace immédiatement. L’opération consiste à ligaturer (couper) les canaux par lesquels les ovules arrivent dans l’utérus. N’oubliez pas que ces méthodes sont irréversibles. Une fois réalisée, impossible de revenir en arrière. C’est pour cette raison qu’une opération ne peut se réaliser après un délais de réflexion de 4 mois après la visite chez votre médecin.
– L’hystéroscopie:
L’opération, sous anesthésie locale, consiste à insérer par voie vaginale d’un dispositif qui va boucher les trompes de Fallope et ainsi engendrer une fibrose rendant l’arrivée des ovules dans l’utérus impossible. L’efficacité est effective au bout de 3 mois, il faut donc utiliser un autre moyen contraceptif pendant cette durée.
Les personnes mineures ne peuvent pas subir une stérilisation contraceptive.
Si vous souhaitez plus d’informations, vous pouvez télécharger le fichier .pdf sur la stérilisation à visée contraceptive
Les méthodes de contraceptions locales:
Les méthodes locales sont des méthodes qui n’utilisent pas d’hormones, on les appelle également les méthode barrière car pour la grande majorité d’entre elles, elles forment une barrière qui empêche de laisser passer les spermatozoïdes. Les méthodes locales agissent toutes sur les spermatozoïdes, soit en les détruisant, soit en les bloquant. On peut associer deux méthodes de contraceptifs locaux pour avoir à la fois un effet barrière et un effet anti-MST. Nous allons détailler les 2 familles de méthodes locales: Les méthodes mécaniques et les méthodes chimiques.
Les méthodes mécaniques:
Dans cette catégorie se trouvent les dispositifs non chimiques qui se posent et peuvent se retirer. On commence par le plus connu d’entre eux: le préservatif.
Le préservatif masculin:
 Le plus célèbre des contraceptifs masculins ! On en présente plus le préservatif. Il se présente sous la forme d’une poche en latex avec un réservoir (ou pas) à l’une de ses extrémités. Il existe différents modèles dont certains en polyuréthane pour ceux qui sont allergiques au latex. Le préservatif se met en place sur la verge en érection juste avant le rapport sexuel. Pour une bonne efficacité il faut pincer le réservoir, pour faire sortir l’air, et dérouler le préservatif sur la verge, jusqu’à la base, en faisant attention à ne pas le déchirer, les préservatifs étant très fins et donc assez fragiles. Une fois l’acte accompli il faut le retirer. Pour se faire c’est très simple, le sexe toujours en érection, on pince la base pour maintenir les préservatif afin qu’il ne reste pas dans le vagin de la partenaire. Une fois retiré, on fait un nœud à l’extrémité et on le jette à la poubelle.
Le plus célèbre des contraceptifs masculins ! On en présente plus le préservatif. Il se présente sous la forme d’une poche en latex avec un réservoir (ou pas) à l’une de ses extrémités. Il existe différents modèles dont certains en polyuréthane pour ceux qui sont allergiques au latex. Le préservatif se met en place sur la verge en érection juste avant le rapport sexuel. Pour une bonne efficacité il faut pincer le réservoir, pour faire sortir l’air, et dérouler le préservatif sur la verge, jusqu’à la base, en faisant attention à ne pas le déchirer, les préservatifs étant très fins et donc assez fragiles. Une fois l’acte accompli il faut le retirer. Pour se faire c’est très simple, le sexe toujours en érection, on pince la base pour maintenir les préservatif afin qu’il ne reste pas dans le vagin de la partenaire. Une fois retiré, on fait un nœud à l’extrémité et on le jette à la poubelle.
Le préservatif féminin:
 Le préservatif féminin se présente sous la forme d’un cylindre mou, sorte de tube ou de gaine avec à chacune de ses extrémités un anneau souple. La matière du préservatif féminin peut être le latex, le nitrile synthétique pré lubrifié ou le polyuréthane. Le premier anneau sert à stabiliser le dispositif à l’intérieur du vagin de la femme, le second anneau se place lui sur la vulve, il permet de retenir le dispositif lors du rapport sexuel. Ce préservatif féminin agit un peu comme un réceptacle, il permet une contraception efficace. De plus il est un peu moins fragile que la version masculine du fait de son épaisseur à peine plus grosse. Il peut être mis en place plusieurs heures avant le rapport sexuel contrairement à la version masculine. Pour le mettre en place, soyez allongée et pincez l’extrémité fermée du dispositif et introduisez le dans le vagin, il faut l’enfoncer le plus loin possible, jusqu’au col de l’utérus. Pour le retirer, pincer l’anneau externe et tirer doucement. Il faut changer le dispositif à chaque rapport.
Le préservatif féminin se présente sous la forme d’un cylindre mou, sorte de tube ou de gaine avec à chacune de ses extrémités un anneau souple. La matière du préservatif féminin peut être le latex, le nitrile synthétique pré lubrifié ou le polyuréthane. Le premier anneau sert à stabiliser le dispositif à l’intérieur du vagin de la femme, le second anneau se place lui sur la vulve, il permet de retenir le dispositif lors du rapport sexuel. Ce préservatif féminin agit un peu comme un réceptacle, il permet une contraception efficace. De plus il est un peu moins fragile que la version masculine du fait de son épaisseur à peine plus grosse. Il peut être mis en place plusieurs heures avant le rapport sexuel contrairement à la version masculine. Pour le mettre en place, soyez allongée et pincez l’extrémité fermée du dispositif et introduisez le dans le vagin, il faut l’enfoncer le plus loin possible, jusqu’au col de l’utérus. Pour le retirer, pincer l’anneau externe et tirer doucement. Il faut changer le dispositif à chaque rapport.
Le DIU en cuivre (Stérilet):
 Le Dispositif Intra Utérin en cuivre, communément appelé Stérilet est un moyen de contraception efficace mis en place par un professionnel de santé à l’intérieur de l’utérus. Avant toute chose, sachez que le stérilet ne rend pas stérile ! L’appellation devrait être modifiée pour éviter ce genre d’amalgame totalement erroné !
Le Dispositif Intra Utérin en cuivre, communément appelé Stérilet est un moyen de contraception efficace mis en place par un professionnel de santé à l’intérieur de l’utérus. Avant toute chose, sachez que le stérilet ne rend pas stérile ! L’appellation devrait être modifiée pour éviter ce genre d’amalgame totalement erroné !
Il se présente sous la forme d’un petit T de 3.5 centimètres de long, il est composé de plastique et de cuivre. Il doit être mis en place par un médecin ou une sage-femme. Il faut bien faire la différence entre le DIU en cuivre qui est un dispositif non hormonal et le DIU Hormonal que nous venons de voir précédemment. Ici c’est le cuivre qui rend les spermatozoïdes inactifs. Le cuivre agit également sur la nidation, il va empêcher un ovule fécondé de se fixer sur l’endomètre. C’est donc un contraceptif à double effet, une neutralisation des spermatozoïdes et un empêchement de nidation. Il existe 2 tailles de DIU au cuivre: Short (court) et Standard. Plus la surface de cuivre est importante, plus l’efficacité est grande. Les femmes qui ne sont jamais tombé enceinte (dont l’utérus est plus petit) peuvent se faire poser un DIU Short sans aucun soucis.
Le DIU au cuivre peut se mettre en place à n’importe quel moment du cycle menstruel (contrairement au DIU Hormonal) et il devient efficace à la minute même de son installation. C’est pour cette raison qu’il peut être utilisé comme contraception d’urgence (il doit être posé dans les 5 jours après l’ovulation).
Le DIU au cuivre existe depuis 1930 et est toujours utilisé en France par environ 2.5% des femmes. Ce taux d’utilisation est l’un des plus faibles du monde. En Chine ou au Brésil, par exemple, le taux d’utilisation du stérilet est de l’ordre de 50%. C’est donc votre médecin ou sage-femme qui va mettre en place votre DIU, une intervention très rapide et généralement sans douleur. Il laissera pendre un petit fil qui lui permettra de retirer le dispositif ultérieurement. Le stérilet se change entre 4 et 10 ans selon le modèle.
Le Diaphragme:
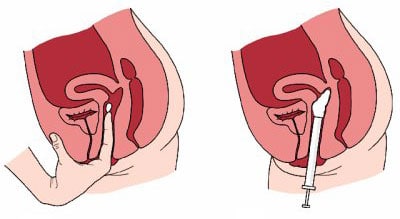
 Le diaphragme est en latex ou en silicone, c’est un dispositif qui se glisse à l’intérieur du vagin et qui se positionne au niveau du col de l’utérus pour faire barrage à la progression des spermatozoïdes. Il peut être posé juste avant le rapport (maximum 4 heures avant) et doit être associé à l’utilisation de spermicides une une efficacité optimale. Pour cela on dispose de la crème spermicide à l’intérieur de la cavité. Il doit rester en place au moins 8 heures après le rapport mais il doit être retiré maximum 24 heures après. On peut réutiliser un diaphragme plusieurs fois. Il existe en différentes tailles, de 60mm à 90mm de diamètre. Pour savoir lequel vous convient le mieux il faut consulter votre gynécologue ou alors opter pour les diaphragmes de dernière génération qui sont « universel » et donc adapté à toutes les morphologies. Ce mode de contraception est, comme certains autres (cape, préservatif féminin…) déconseillé aux femmes qui ne supportent pas de mettre leurs doigts dans leur vagin.
Le diaphragme est en latex ou en silicone, c’est un dispositif qui se glisse à l’intérieur du vagin et qui se positionne au niveau du col de l’utérus pour faire barrage à la progression des spermatozoïdes. Il peut être posé juste avant le rapport (maximum 4 heures avant) et doit être associé à l’utilisation de spermicides une une efficacité optimale. Pour cela on dispose de la crème spermicide à l’intérieur de la cavité. Il doit rester en place au moins 8 heures après le rapport mais il doit être retiré maximum 24 heures après. On peut réutiliser un diaphragme plusieurs fois. Il existe en différentes tailles, de 60mm à 90mm de diamètre. Pour savoir lequel vous convient le mieux il faut consulter votre gynécologue ou alors opter pour les diaphragmes de dernière génération qui sont « universel » et donc adapté à toutes les morphologies. Ce mode de contraception est, comme certains autres (cape, préservatif féminin…) déconseillé aux femmes qui ne supportent pas de mettre leurs doigts dans leur vagin.
Schéma: La mise en place d’un diaphragme (ou d’une cape cervicale) dans le vagin:
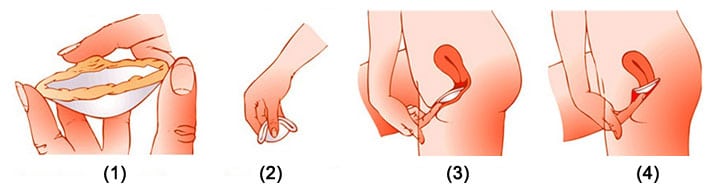
Les Capes Cervicales:
 Les capes cervicales sont en silicone ou en latex, ce sont des sortes de capuchons qui se glissent à l’intérieur du vagin et se place à l’entrée du col de l’utérus pour bloquer les passage aux spermatozoïdes. Comme pour le diaphragme, l’utilisation d’une cape cervicale se combine avec un spermicide pour augmenter l’efficacité du système. Votre médecin gynécologue vous conseillera qaunt au choix de la taille de votre cape cervicale. Il existe 2 modèles, une petite et une grande. Ce système est déconseillé aux femmes ayant déjà eu des enfants, les modifications physiques subies lors d’une grossesse peuvent réduire l’efficacité. Ce mode de contraception peut être installé au moment du rapport sexuel ou jusqu’à 2 heures avant. Le mode d’insertion est le même que pour le diaphragme (voir schéma ci-dessus). Le système doit rester en place 8 heures après le rapport (mais retiré maximum 24 heures après). Une cape cervicale peut se réutiliser plusieurs fois si vous la lavez correctement.
Les capes cervicales sont en silicone ou en latex, ce sont des sortes de capuchons qui se glissent à l’intérieur du vagin et se place à l’entrée du col de l’utérus pour bloquer les passage aux spermatozoïdes. Comme pour le diaphragme, l’utilisation d’une cape cervicale se combine avec un spermicide pour augmenter l’efficacité du système. Votre médecin gynécologue vous conseillera qaunt au choix de la taille de votre cape cervicale. Il existe 2 modèles, une petite et une grande. Ce système est déconseillé aux femmes ayant déjà eu des enfants, les modifications physiques subies lors d’une grossesse peuvent réduire l’efficacité. Ce mode de contraception peut être installé au moment du rapport sexuel ou jusqu’à 2 heures avant. Le mode d’insertion est le même que pour le diaphragme (voir schéma ci-dessus). Le système doit rester en place 8 heures après le rapport (mais retiré maximum 24 heures après). Une cape cervicale peut se réutiliser plusieurs fois si vous la lavez correctement.
Les méthodes chimiques:
Comme nous venons de le voir avec le diaphragme et les capes cervicales, il existe également des méthodes chimiques, elles sont utilisées soit toutes seules, soit en association avec un autre moyen contraceptif. Les méthodes chimiques les plus connues et la plus utilisées sont les spermicides.
Les Spermicides:
 Les spermicides sont, comme leur nom l’indique, des substances chimiques qui anéantissent les spermatozoïdes. Ils peuvent être utilisés seuls mais il est fortement conseillé de les associer à un autre moyen de contraception (les moyens dit « barrière ») pour augmenter l’efficacité finale. La composition est faite de chlorure de benzalkonium, il se dissout dans le vagin après y avoir été introduit sous la forme de crèmes, d’ovules ou d’éponges. Nous allons détailler ci dessous ces 3 formes de spermicides pour vous donner leurs modes d’utilisation et les avantages et inconvénients de ces systèmes.
Les spermicides sont, comme leur nom l’indique, des substances chimiques qui anéantissent les spermatozoïdes. Ils peuvent être utilisés seuls mais il est fortement conseillé de les associer à un autre moyen de contraception (les moyens dit « barrière ») pour augmenter l’efficacité finale. La composition est faite de chlorure de benzalkonium, il se dissout dans le vagin après y avoir été introduit sous la forme de crèmes, d’ovules ou d’éponges. Nous allons détailler ci dessous ces 3 formes de spermicides pour vous donner leurs modes d’utilisation et les avantages et inconvénients de ces systèmes.
Les ovules:
Les ovules se présentent sous la forme d’une capsule molle, ils doivent être insérés au fond du vagin au moins 10 minutes avant un rapport sexuel pour que l’ovule puisse se dissoudre. La meilleure position pour l’insérer est d’être allongée sur le dos. L’efficacité de ce moyen ne dure que 4 heures. Il faut impérativement en utiliser un nouveau lors de chaque rapport. C’est un moyen de contraception discret.
Les crèmes:
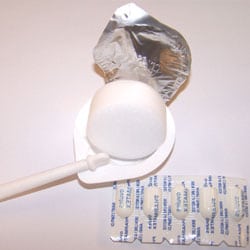
 Les crèmes spermicides se présentent sous la forme de dose à usage unique. Il suffit d’ouvrir la dose et d’insérer la crème au fond du vagin grâce à la sorte de pipette. Cette insertion est expliquée en image sur le schéma ci-contre. L’efficacité est immédiate, pas besoin d’attendre. Ce système protège pendant 10 heures. Il faut bien sûr réutiliser une dose unique lors de chaque rapport, même si le précédent à eu lieu moins de 10 heures avant. Comme pour les ovules, la position parfaite pour la mise en place de ce dispositif est d’être allongée.
Les crèmes spermicides se présentent sous la forme de dose à usage unique. Il suffit d’ouvrir la dose et d’insérer la crème au fond du vagin grâce à la sorte de pipette. Cette insertion est expliquée en image sur le schéma ci-contre. L’efficacité est immédiate, pas besoin d’attendre. Ce système protège pendant 10 heures. Il faut bien sûr réutiliser une dose unique lors de chaque rapport, même si le précédent à eu lieu moins de 10 heures avant. Comme pour les ovules, la position parfaite pour la mise en place de ce dispositif est d’être allongée.
Les éponges:
Les éponges vaginales contraceptives sont comme un tampon de mousse imbibé de spermicide. L’insertion se fait dans le vagin et l’efficacité est immédiate et dure pendant 24 heures. C’est le seul spermicide qui ne nécessite pas d’être remplacé en cas de nouveau rapport sexuel sous 24 heures. Il faut attendre minimum 2 heures avant de retirer l’éponge après un rapport. C’est le seul spermicide qui nécessite un retrait.
Tableau comparatif final (Quelle contraception choisir ?):
Vous trouverez ci-dessous un tableau récapitulatif de l’ensemble des moyens de contraception que nous venons de détailler avec vous. Ce tableau va vous permettre de faire votre choix en toute connaissance de cause et d’avoir l’essentiel des informations en un coup d’œil ! Ce tableau a été créé après plusieurs mails de personne qui souhaitaient avoir quelque chose de clair et précis et ne pas avoir a naviguer sans cesse dans ce long article. Nous les avons écoutées, voici le résultat.
Comment est mesurée l’efficacité des méthodes de contraception ?
L’efficacité de chaque moyen de contraception est mesurée grâce à des données statistiques qui évoluent au fil du temps. Aujourd’hui la référence est l’indice de Pearl, il calcule le nombre de grossesses effectives alors que la personne avait fait le choix d’un moyen de contraception lors de la première année d’utilisation (c’est l’année la plus risquée car l’habitude n’est pas ancrée chez la femme, les erreurs sont plus fréquentes.), cet indice prend bien évidemment les paramètres d’erreurs, d’oubli, d’accident relatif à chaque moyen contraceptif et les conditions réelles d’utilisation. De ce fait l’indice est très fiable, surtout sur la durée.
Vous verrez dans ce tableau que le moyen de contraception le plus efficace est l’implant (suivi du DIU hormonal) avec un taux d’échec en conditions parfaites et en conditions réelles identiques avec 0.1%. La pilule arrive dans le haut du classement avec un taux d’échec en conditions parfaites de 0.3%, mais son taux d’échec en conditions réelles est de 6%, essentiellement du aux oublis de prise.
Ceci étant la pilule reste l’un des moyens de contraception les plus sûrs. On remarque également que le préservatif possède, lui aussi, un écart important entre ses 2 taux d’échecs mais il reste le meilleur moyen de protection contre les IST et MST notamment le SIDA. Enfin, les spermicides ont le taux d’échec le plus élevé des moyens de contraception (plus élevé que les méthodes naturelles qui sont déconseillées). Il ne faut pas les utiliser seuls mais en association avec une autre méthode ce qui renforcera encore plus l’efficacité.
